Entendendo a Mpox e Suas Principais Questões
Nos últimos dias, diversos questionamentos sobre a mpox têm dominado as buscas no Google, como: “Mpox mata?”, “A doença é transmitida pelo ar?” e “Beijos podem transmitir o vírus?”. Neste contexto, o g1 conversou com especialistas para esclarecer essas e outras dúvidas sobre a doença, que já registrou 88 casos confirmados no Brasil em 2026.
A primeira indagação que surge é: “Mpox mata?”. Embora a doença possa evoluir para formas graves, especialistas consideram que o risco é baixo para a população em geral. Segundo Álvaro Costa, infectologista da Sociedade Brasileira de Infectologia (SBI) e consultor técnico do Ministério da Saúde, “pode matar, sim, mas isso é raro. Atualmente, para a população geral, o risco é considerado baixo.” Ele alerta que os casos mais severos tendem a ocorrer em pessoas com sistema imunológico debilitado, como portadores de HIV não tratados ou pacientes em tratamento oncológico.
Outro especialista, Marcos Vinicius Borges, também da SBI, enfatiza que as taxas de letalidade em surtos recentes têm sido baixas, geralmente abaixo de 1%, com números maiores em países com menos acesso a serviços de saúde. Para a maioria das pessoas, o quadro clínico é leve a moderado e tende a se resolver sem complicações significativas.
Transmissão da Mpox: Como Funciona?
Em relação à transmissão, a pergunta “Mpox pega pelo ar?” é frequente. A resposta é não, pelo menos não da mesma forma que doenças como o sarampo. A principal via de contágio é o contato direto com lesões de pele, secreções ou mucosas de uma pessoa infectada. Apesar de haver possibilidade de transmissão por gotículas respiratórias, isso requer um contato próximo e prolongado, como ao estar frente a frente por um longo período. “Não é uma doença altamente transmissível pelo ar”, afirma Costa.
Quando se trata da saliva, a resposta é afirmativa. O vírus já foi identificado na saliva, e pode estar presente em lesões na boca ou no rosto. Essa proximidade e o contato de mucosas envolvidos em um beijo podem representar risco, especialmente se houver lesões visíveis. “Se houver sintomas ou feridas suspeitas, é fundamental evitar esse tipo de contato até que um diagnóstico seja esclarecido”, recomenda Borges.
Mpox e Relações Sexuais: O Que Você Precisa Saber
A dúvida se a mpox é uma infecção sexualmente transmissível (IST) também surge. Embora não seja classificada como uma IST convencional como sífilis ou HIV, muitos casos ocorrem em contextos de contato íntimo, principalmente durante relações sexuais. Costa ressalta que “o contato íntimo durante a relação sexual facilita muito a transmissão. Contudo, não se deve pensar que a doença está restrita a um grupo específico, pois qualquer pessoa pode se infectar se houver contato próximo com um infectado.”
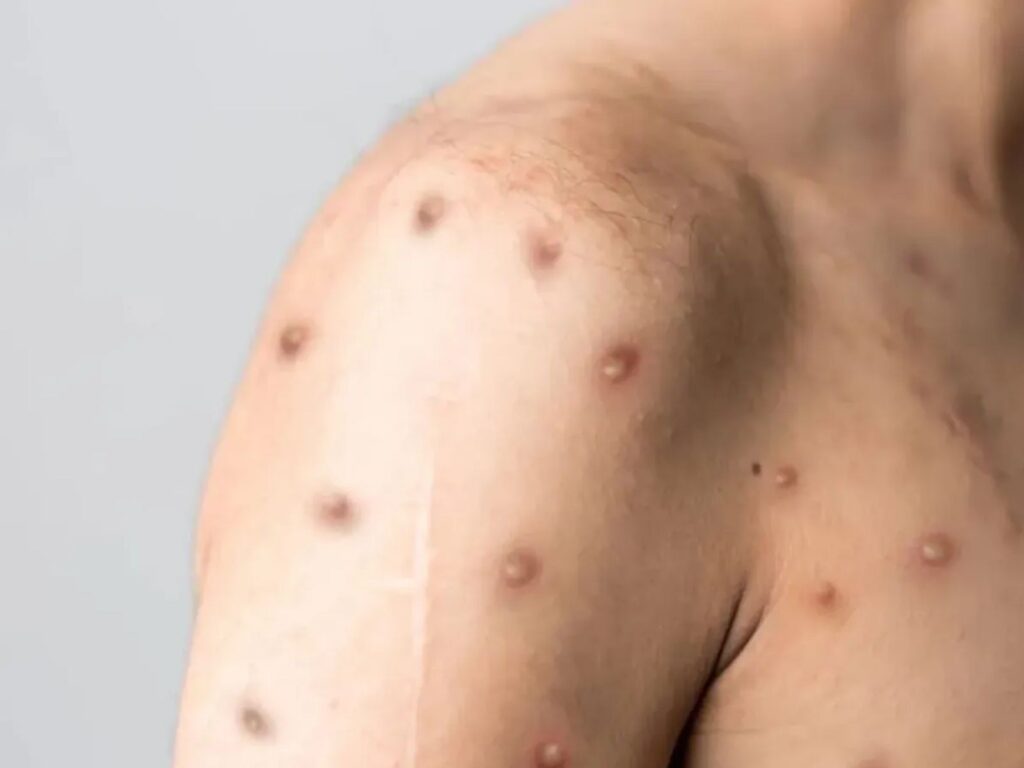
Reconhecendo os Sintomas da Mpox
Quais são os primeiros sinais da mpox? Geralmente, a infecção inicia como uma virose, apresentando sintomas como febre, dor no corpo, dor de cabeça, cansaço e aumento dos gânglios linfáticos. Após alguns dias, surgem lesões na pele que começam como bolhas e podem evoluir para pústulas, formando crostas posteriormente. A quantidade de lesões pode variar significativamente entre os infectados.
Borges sugere que, ao notar qualquer alteração na pele associada a uma febre, é crucial procurar a orientação médica. Isso é especialmente importante, pois nem sempre é fácil distinguir a mpox de outras doenças, como a catapora, apenas pela aparência das lesões.
Duração da Doença e Necessidade de Isolamento
Sobre a duração da mpox, o quadro clínico geralmente se estende por duas a quatro semanas. A transmissão do vírus pode ocorrer enquanto houver lesões ativas. “A transmissão praticamente desaparece somente quando todas as crostas caem e a pele está completamente cicatrizada”, afirma Costa. Como medida de prevenção, o isolamento é geralmente recomendado por cerca de 21 dias.
Tratamento e Vacinação: Quem Pode se Imunizar?
Em sua maioria, o tratamento da mpox é de suporte, focando no controle da dor e febre, além de cuidados locais com as lesões. Existe um antiviral específico, o tecovirimat, que é indicado para casos mais sérios ou para pacientes com maior risco de complicações.
Quanto à vacinação, algumas pessoas estão aptas a se vacinar, incluindo aquelas com HIV e imunidade baixa, pessoas em uso de PrEP, trabalhadores de laboratório que manipulam o vírus e aqueles com exposição comprovada ao vírus. Borges explica que “a estratégia é proteger quem tem maior risco de complicação ou exposição, e não é necessário vacinar todos de imediato.”